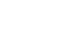După ce săptămâna trecută am deschis „dosarul” transplanturilor cardiace, urmăriţi sâmbătă, 19 octombrie, la ora 21.00, noi reportaje despre transplantul renal şi hepatic şi aflaţi ce şanse au la viaţă pacienţii aflaţi pe listele de așteptare.
Şi în cea de-a doua parte a emisiunii “Dosar România” dedicate situaţiei transplantului în România, realizatoarea Alina Grigore aduce în prim-plan mărturii impresionante ale unor copii şi adulţi care au trecut prin situații-limită, pacienţi aflaţi pe listele de aşteptare, oameni salvaţi, părinţi îndureraţi care au găsit în ei puterea de a salva alte vieţi, medici excepţionali.
În 19 octombrie, la “Dosar România”, continuăm să punem cap la cap verigile care compun activitatea complexă de transplant şi aflăm problemele cu care se confruntă acest sistem medical de elită: de la declararea morţii cerebrale, discuţia cu familiile potenţialilor donatori, transportul echipelor de prelevare, costurile unui transplant, până la asigurarea medicaţiei imunosupresoare, fără de care cei care au trecut printr-o astfel de intervenţie majoră nu pot supravieţui.
“Dosar România” atrage în acest mod atenţia asupra faptului că în acest moment, de un transplant renal, hepatic, cardiac, pulmonar depinde viaţa a 6.000 de români aflaţi pe listele de aşteptare - în condiţiile în care anul trecut au fost doar 65 de donatori în moarte cerebrală, iar numărul donatorilor continuă să scadă.
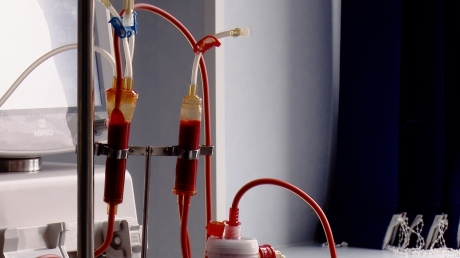
La doar şase luni de viaţă, Cosmin a primit un diagnostic cumplit: insuficienţă renală. O boală gravă a rinichilor. Era un bebeluş când a învăţat să lupte cu boala. În ultimii doi ani, de trei ori pe săptămâna, o maşina îl aducea din satul său, la Bucureşti, pentru hemodializă. O astfel de şedinţă durează patru, cinci ore. Gândiţi-vă cum este pentru un copil de 10 ani să stea conectat la un aparat atâta timp, pentru ca tot sângele lui să fie filtrat. Dar a fost singura soluţie pentru ca el sa supravieţuiască până la transplant.
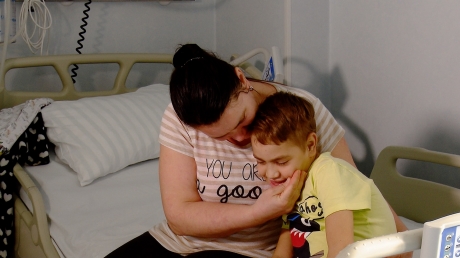
Luminiţa Gheorghiţa Ilie, mama lui Cosmin: Ultimele şedinţe nu le mai suporta, că era foarte greu. Spunea că-l doare capul, că-i este cald. Doamna dooctor mi-a zis să-i explic că trebuie să stea la dializă, să facă toată şedinţa, ca sa fie el bine. După dializă cum se simţea? Bine. Spunea că nu mai are dureri de spate, îl durea în zona rinichilor".
Cosmin a fost salvat de mama sa atunci când a fost posibil ca, în trupul firav al băiatului, să-şi găsească loc un rinichi de adult. Dăruit de cea care i-a dat viaţă.
Acad. Ioanel Sinescu, şeful Clinicii de Uronefrologie şi Transplant Renal de la Fundeni: "Îi doresc ca acest rinichi pe care i l-a donat mama să funcţioneze cel puţin 70-80 de ani de acum încolo. (...) Rinichiul e un organ supradimensionat. Probabil Cel de Sus s-a gândit că putem pierde un rinichi. Dacă pierdem unul, cel restant e capabil să ducă funcţia renală toată viaţa".
Profesorul Ioanel Sinescu a dezvoltat la Fundeni un centru medical de execelenţă, după model american, cu 10 săli de operaţie şi medici specializaţi în clinici occidentale. Aici ajung cazuri deosebit de grave, care nu pot fi rezolvate în altă parte. Foarte mulţi copii au fost salvaţi în acest centru.

La 35 de ani, un diagnostic cumplit a primit şi Gheorghe Scăpău, din Tulcea. Lucra în construcţii, în Italia. Când era pe schelă, la 20 de metri înălţime, şi-a pierdut cunoştinţa. Aşa a aflat că suferea de insuficienţă renală. Nu a mai putut să muncească, s-a întors în ţară şi, cu fiecare zi care trecea, simţea cum organismul lui se prăbuşea. Noaptea nu putea dormi şi respira cu dificultate. A fost salvat la Fundeni.
Gheorghe Scăpau, pacient transplant renal: "M-au sunat şi mi-au spus că sunt compatibil cu o persoană şi o să am un transplant renal. Vă daţi seama, am o familie, trei copii şi simt ca m-am născut a doua oară!".
Acad. Ioanel Sinescu: "Primul transplant cu rinichi recoltat de la donator în moarte cerebrală l-am efectuat în 1997. De atunci şi până acum avem peste 2.200 de transplanturi renale făcute. 52% cu rinichi de la donatori în moarte cerebrală, ceilalţi cu rinichi de la donatori în viaţă. Atât adulţi cât şi copii. Rata de supravieţurire dupa transplant renal este de 96-97 % la un an de zile, maximum peste tot în lume. La cinci ani este de 90%, iar la zece ani de 80%".
În Romania funcţionează trei centre de transplant renal, în Bucureşti, Cluj şi Iaşi. Când Clinica din Cluj a fost condusă de Prof.dr. Mihai Lucan, au fost atât premiere cât şi scandaluri şi acuzaţii de la liste de aşteptare cu receptori VIP până la delapidare. Unele dosare au fost închise, altele sunt în curs de cercetare.
Dumitru Daniliuc: "M-am uitat în perioada aceea cum e posibil ca oameni precum Victor Socaciu, Alexandru Arşinel să intre primii pe listă şi alţii din pături sociale medii şi mai joase stau şi aşteaptă ani de zile? Din mai mulţi compatibili, că pe unul îl cheamă Ion şi pe unul îl cheama Vasile, asta e diferenţa?".
Dumitru Daniliuc este un tată al cărui fiu a fost ucis pe trecerea de pietoni. A fost de acord cu donarea şi a salvat mai mulţi oameni care aveau în faţa lor doar două opţiuni: transplantul sau moartea. Acest părinte se întreabă de ce sistemul nu a făcut nici până astăzi un pas înainte, către o listă de aşteptare la nivel naţional. Acum fiecare centru are propria listă. Am mers şi am întrebat coordonatorii de transplant dacă sunt sau nu de acord cu o listă comună. Dar am vrut să aflăm şi care sunt criteriile pe baza cărora aleg pe cine salvează.
Acad. Ioanel Sinescu: Deşi am făcut eforturi supraomeneşti în primii ani să avem liste comune cu celelalte centre nu am reuşit din cauza rezistenţei lor, pentru că nu şi-au dorit acest lucru! În mod normal ar trebui să avem o listă la nivel naţional. (...) Dar asta nu înseamnă că dacă sunt pe locul 1 pe listă voi fi şi primul transplantat. E posibil să apară doi donatori şi niciunul să nu se potrivească. Pentru că alocarea de organe se face după o sumă de criterii".
Prof.dr. Irinel Popescu, şeful Centrului de Transplant Hepatic Fundeni, membru-corespondent al Academiei Române,: “Aţi fi de acord să existe o listă centralizată? Absolut! Sunt sisteme, cum este Eurotransplant, unde hotărăsc ei la nivel central unde ajunge organul. Asta simplifică sarcina echipelor de transplant care ar avea doar responsabilitatea operaţiei. E însă un factor pe care alocarea centralizată nu prea îl poate depăşi: al rezultatelor. Atunci când echipa alege un primitor decide să îl opereze ca să traiască. Dacă riscurile sunt mult prea mari şi se întrevede un rezultat negativ - pentru că, din păcate, ciroza e o boală care conduce la disfuncţii organice majore, bolnavul cu ciroză incepe să aibă şi probleme cardiace, pulmonare, infecţii în organism, dacă aceşti factori cumulaţi conturează un eşec previzibil post operator - atunci există şi o grijă faţă de rezultat. Într-un program de transplant hepatic poţi să ai până în 10 % mortalitate post-operatorie, dar nu poţi să depăşesti 10 %! Pentru noi operaţia e la fel. Dar dacă post-operator rezultatele nu sunt bune, asta creează probleme centrului respectiv. Însă în final probabil că se va ajunge la o astfel de alocare centralizată faţă de care nu avem nicio obiecţie. (...) Dacă sunt 400 de bolnavi pe listă, 20 internati şi 380 acasă, noi trebuie să decidem care e cel mai grav. Gastroenterologul ştie, pentru că el îi are în grijă şi ştie dintre cei trimişi acasă care mai grav o să vină mai repede, îi are oricum pe cei internaţi deci are o impresie asupra listei. Computerul general nu prea are şi ar trebui să îi analizeze pe toţi 400 în ziua aceea şi să vadă cât e bilirubina, ureea, creatinina în acea zi şi să calculeze scorul de gravitate. Greu de facut, dar nu imposibil. Din punctul nostru de vedere orice formulă e binevenită!".
Prof.dr. Horatiu Suciu, şeful Clinicii de Chirurgie Cardiovasculară, Institutul de Urgenţă pentru Boli Cardiovasculare şi Transplant Târgu Mureş: "Eu cred că fiecare centru îşi cunoaşte mai bine receptorii dar, dacă mergem spre o zonă de centralizare, acolo trebuie să mergem. În acest moment în Eurotransplant există cineva care are o listă cu toţi şi spune la cine se duce cordul. Dacă pacientul are nevoie într-o lună de tranplant are şanse mult mai mari de a-l obţine într-o luna decât într-o siţuatie ca a noastră. Şi, foarte important, exista această egalitate: la sfârşitul anului toată lumea trebuie să primească cât a dat".
România va face parte dintr-o asociaţie europeană precum Eurotransplant când va avea o rată de donare ca în Europa. La noi e de trei ori mai mică.
Radu Zamfir, director executiv, Agenţia Naţională de Transplant: "În 2013-2014 am avut un vârf , undeva la 160 de donatori (pe an - n.r.). Chiar am fost cea mai rapidă creştere în Europa. În momentul de faţă, nu suntem ultimii, fiind înaintea unor ţări ca Republica Moldova, Bulgaria şi mai sunt exemple. Dar sperăm ca, prin creşterea numărului de donatori, să progresăm. Noi către asta trebuie să tindem: a transplanta toate organele prelevate la noi în ţară. În momentul de faţă organele care nu sunt transplantate în ţara noastră sunt oferite către Eurotransplant".
 f
f
Mihaela Tismănaru, pacientă transplant hepatic: "Am fost sunată că e posibil să se fi găsit un ficat compatibil cu organismul meu şi să ajung cât mai repede la spital. Prima oară, chiar dacă nu a fost şansa mea, a fost şansa altcuiva la viaţă. Şi, cu toate că m-a durut pentru mine, m-am bucurat în acelaşi timp pentru cealalată persoană a cărei stare era mai gravă decât a mea. Boala mea a debutat undeva în luna decembrie, cu o oboseală mai accentuată. Dar fiind în perioada sarbătorilor, program aglomerat, job şi casă, mi se părea logic să fiu obosită. Şi, undeva la începutul lui februarie a aparut un icter foarte violent. Deja era totul galben, toată pielea mea era galbenă. După mai multe investigaţii mi s-a pus diagnosticul de colangită autoimună. Sistemul meu imunitar practic a distrus celulele ficatului. Fără a avea un virus era deja ajuns în stadiul de ciroză".
Mihaela este o tânără de 34 de ani care a dus un regim de viata sănătos. Când a aflat de boală şi, mai apoi, că zilele ei sunt numărate, a simţit o revoltă profundă. Pe măsură ce culoare pielii şi a ochilor se schimbau, oamenii au început să o ocolească. Se fereau să o atingă. Şansa ei la viaţă a venit pe 25 aprilie, în Joia Mare. De la un donator în moarte cerebrală.
Mihaela Tismănaru, pacienta transplant hepatic: "Nu cred că există suficient de multe cuvinte, de potrivite, de bune, de măreţe pentru a exprima mulţmirea. Stiu că pentru familia donatorului a fost o durere imensă, dar a dat o nouă viaţă. Eu, datorită dumnealor, m-am nascut înca o dată! Şi nu doar eu. Poate au reuşit să dea trei, patru, cinci vieţi. Am sa mă bucur de viaţă de două ori mai mult. După transplant m-am trezit practic schimbată, pentru că noul organ începuse să îşi intre în funcţiune şi se schimbau pe rând toate: culoarea pielii, starea mea, practic capacitatea organismului meu de a reacţiona la alimentaţie, inclusiv la apa pe care o beau. Îmi doresc să trăiesc pentru că până în acest transplant ştiam că timpul este limitat. Iar prin acest transplant mi s-a oferit o nouă viaţă! Ca să pot trăi! Acum o să am curajul de a-mi face, din nou, planuri!".
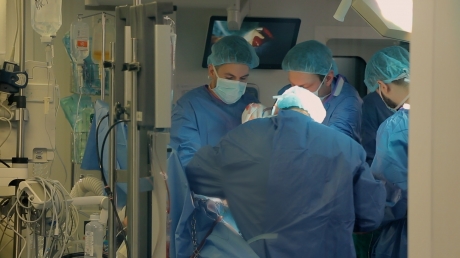
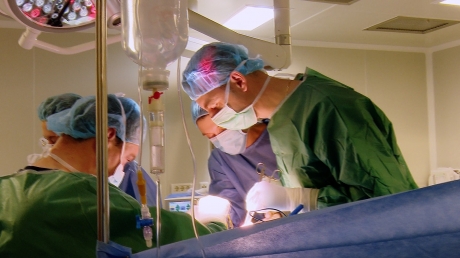
Prof.dr. Irinel Popescu a realizat primul transplant hepatic din România şi, în Centrul de Chirurgie Generală şi Transplant Hepatic “Dan Setlacec” de la Fundeni, are două ajutoare de nădeje: chirurgii Doina Hrehoreş şi Vladislav Braşoveanu. Transplantul de ficat necesită o măiestrie chirurgicală deosebită. O operaţie durează aproximativ 10 ore. În acest centru de excelenţă de la Fundeni se fac transplanturi cu ficat de la unul sau chiar doi donatori vii, de la donator în moarte cerebrală şi se pregăteşte o nouă etapă: de la donator cu oprire cardiacă. Supravieţuirea la distanţă, pe termen lung, este de aproape 70% şi mortalitatea post-operatorie de 7-8%.
Prof.dr. Irinel Popescu, şeful Clinicii de Chirurgie Generală şi Transplant Hepatic Fundeni: "Transplantul dual în care nu un fragment de ficat, ci două se transplantează, de la doi donatori la un primitor, este o operatie de excepţie care se face în puţine locuri din lume şi pe care am reuşit să o introducem în centrul nostru. Pe lista de aşteptare sunt peste 400 de bolnavi la Fundeni, iar la celelalte spitale în jur de 40-50. Sunt două urgenţe maxime: insuficienţa hepatică acută şi cazurile de retransplantare. Cancerul hepatic devine o indicaţie din ce în ce mai frecventă şi acordăm puncte în plus de prioritizare pe listă. Prioritizarea pe listă nu se face în funcţie de data înscrierii la transplantul hepatic. Ci în funcţie de gravitatea bolii. Un bolnav cirotic cu evoluţie gravă necesită internare şi, câteodată, direct de pe patul de la Gastro este adus la sala de operaţie".
Ziaristul de investigaţii şi reporterul special Cristian Botez a ajuns la Fundeni în primăvara acestui an, în stare critică. Lucrează în presă de la Revoluţie, a fost în diferite zone de conflict şi viaţa lui era să se sfârşească brusc, acasă. Ficatul său, care avea o afecţiune mai veche, a cedat. Când a aflat că sute de oameni s-au oferit să îi doneze o parte din ficatul lor, Cristi a fost copleşit. Este un om care a avut o şansă uriaşă: a unui donator compatibil şi cu aceesi grupa rară de sânge ca a lui, AB 4. Din pacienţii cu aceeaşi grupă, Cristi a fost cel mai grav. Criteriul principal a fost al urgenţei maxime, altfel murea. În ţara noastră, doar medicii de la Fundeni îşi pot asuma un astfel de caz-limită.

Cristian Botez, pacient transplant hepatic: "La Spitalul Universitar, medicul meu curant mi-a spus: Cristi, singura ta şansă că mai ai o zi de trăit, este transplantul de ficat. Mă primeşte dl Profesor Irinel Popescu. A dat noroc cu mine şi am simţit că mi-a transmis ceva acea strângere de mână. Mi-a transmis încredere. (...) Următoarea secvenţă constientă a fost eu în picioare, susţinut (…). Atunci am realizat că am iesit din operaţie! A durat 10 ore şi jumătate. Am avut de două ori stop cardiac în timpul intervenţiei, transplantului. M-am rugat pentru sufletul donatorului, m-am rugat pentru sănătatea familiei sale.Vorbesc cu ficatul meu, îl mângâi, îl integrez în viaţa mea! Şi am dat restartvieţii mele. Îi mulţumesc lui Dumnezeu şi tuturor medicilor. Aici e o echipă fantastică, nici nu ştiam că există aşa ceva!".
Evoluţia post-operatorie este ca o cursă de maraton, cu obstacole. Medicii fac eforturi uriaşe ca pacienţii să prindă ultimul tren şi să traiască. Odata ieşiţi pe poarta spitalului, aceşti oameni fragili şi cu imunitatea la pământ, au de-a face cu un sistem plin de sincope. Medicamentele de care depinde viaţa lor, ca organismul să nu respingă darul primit de la alţi semeni, nu se găsesc întotdeauna la timp! Oamenii şi-au creat un sistem propriu de întrajutorare, pentru că cei responsabili nu se achită de obligaţia pe care o au faţă de aceşti cetăţeni!

Gheorghe Tache, preşedintele Asociatiei Transplantaţilor din România: "Nu avem o continuitate ritmică asigurată pe linia medicaţiei imunosupresoare. Tebuie să facem diferite demersuri la Agenţia Naţională a Medicamenului, la Ministerul Sănătăţii. Pentru că întreruperea medicaţiei ar avea consecinţe nefaste asupra vieţii pacienţilor care au beneficiat de transplant. Sunt câteodată perioade mai mari de timp, câteodata mai scurte din momentul în care este depusă o reţetă la farmacie şi până când pacientul beneficiază de întreaga cantitate de medicaţie prescrisă. Semnalăm deîndată autorităţilor şi facem chete între noi, să ne ajutăm. Când se epuizează şi soluţiile interne, mai există o şansă. Aducem medicamentele din străinătate. (...) Pentru colegii mei aflaţi pe patul de spital, viaţa este scurtă. E vorba de secunde, ore, zile şi noi punem pe primul plan creşterea numărului donatorilor. Iar aici coordonatorii, Agenţia Naţională de Transplant, asociaţiile profesionale şi noi toţi avem o datorie morală dar şi o obligaţie pentru a face totul şi a ne uni forţele astfel încât viaţa să triumfe şi şansa la viaţă să fie pentru cât mai mulţi colegi de pe listele de aşteptare!".
De un transplant renal, hepatic, cardiac, pulmonar depinde viata a 6.000 de romani.
In 2019, pina in luna octombrie, au fost peste 60 de donatori in moarte cerebrala la nivel naţional. Oricine poate ajunge într-o situaţie incompatibilă cu viaţa. Pentru a nu lăsa decizia donării de organe pe umerii familiei, consimţământul donării post mortem se poate da încă din timpul vieţii. Printr-o declaraţie gratuită la notariat. Datele sunt introduse într-un sistem securizat şi există oricând posibilitatea revocării acordului.
Din documentar aflaţi şi care este poziţia Bisericii Ortodoxe Române şi a Bisericii Catolice cu privire la transplant, prin interviurile realizate cu preoţii Ionuţ Mavrichi şi Francisc Doboş.

Aşa cum declară Alina Grigore, realizator TVR:"Profesia de jurnalist îţi oferă şansa extraordinară de a întâlni oameni speciali! În cazul de faţă, oameni care dau viaţă şi oameni care îşi pun toate speranţele în salvatorii lor. Aflasem că va fi un transplant de ficat, dar nu ştiam ora. Aşa că, la primele ore ale dimineţii, am sunat să aflu. Minutele până când a sosit taxiul mi s-au părut o veşnicie. Dintr-o altă zonă a Bucureştiului, colegul meu, Claudiu Petringenaru, a luat repede aparatul lui de filmat şi s-a urcat la volanul propriei maşini. Amândoi am pornit într-o cursă contra cronometru. Ne-am întâlnit în faţa barierei de la Institutul Fundeni. Ştiam că urma să surprindem un moment unic. Însă adevărata cursă contra cronomentru se ducea în sala de operaţie. Unde perechi de mâini de aur dădeau o nouă şansă la viaţă unui om care privise moartea în ochi. Iar acum, trăia!".
Echipa TVR :
Realizator: Alina Grigore, directori de imagine: Claudiu Petringenaru, Doru Iacovescu, Rudolf Szilagyi, montaj : Gabriela Burcea, Vlad Nedelcu, sunet: Valentin Bartolomeu, Radu Paraschivescu, Marius Stanciu, Liviu Tranc, asistenti imagine: Tache Cristea, Cosmin Dincă, Gheorghe Dincă, Sorin Stroe, Dragoş Tănase, organizator de producţie: Costică Niculescu, postprocesare sunet: Mihnea Ciulei, ilustraţie muzicală Tudor Stănescu, colorizare Mihnea Biciuşcă.
Producător: Răzvan Butaru.